Immunsuppressive Therapie
Grundlagen zur Wirkungsweise des Immunsystems
Der menschliche Körper schützt sich vor Krankheitserregern wie z. B. Bakterien, Viren oder Pilzen mittels der sogenannten Immunreaktion. Je nachdem, welche Bestandteile des Immunsystems an der Immunreaktion beteiligt sind, unterscheidet man zwischen der sogenannten zellulären oder der humoralen Immunantwort.
Der zelluläre Teil des Immunsystems besteht aus Immunzellen, wie beispielsweise Makrophagen, Lymphozyten (wie T- und B-Zellen) und Killerzellen.1 Die humorale Immunantwort basiert im Unterschied dazu nicht auf Zellen, sondern Plasmaproteinen (also Eiweißen, die im Blutplasma vorhanden sind). Zusammen bilden beide die spezifische (erworbene) Immunreaktion, die sich gezielt gegen als fremd erkannte Antigene richtet, also Strukturen auf der Oberfläche körperfremder Stoffe. Daneben gibt es noch die unspezifische (angeborene) Immunreaktion, die von Geburt an als Teil des Immunsystems vorhanden ist und normalerweise die erste Barriere ist, die unseren Körper vor dem Eindringen von Krankheitserregern schützt.1
Auch transplantierte (= fremde) Organe tragen, je nach Passgenauigkeit, mehr oder weniger Antigene an ihrer Oberfläche, die vom Immunsystem als fremd erkannt werden und zu einer Abstoßungsreaktion führen können.1 Immunsuppressiva unterdrücken gezielt die Aktivität des Immunsystems (Immunantwort), um eine Abstoßungsreaktion zu verhindern und die Funktion des neuen Organs zu sichern.2,3 Aus diesem Grund ist nach einer Transplantation die konsequente, lebenslange Therapie mit Immunsuppressiva unerlässlich.4,5 Darüber hinaus sollten die regelmäßigen Kontrolluntersuchungen unbedingt wahrgenommen werden, da so Abstoßungsreaktionen frühzeitig entdeckt werden können.4 In den nachfolgenden Kapiteln erfahren Sie alles über die verschiedenen Aspekte der Immunsuppression, von ihrer Bedeutung über die Wirkungsweise bis hin zu möglichen Nebenwirkungen und Herausforderungen der immunsuppressiven Therapie.
Indikationen für eine immunsuppressive Therapie
Wie wirkt eine immunsuppressive Therapie und welche Arten von Immunsuppressiva gibt es?
Hemmung des Immunsystems durch Immunsuppressiva
1) Hemmung der T-Zellen:
Zur Einleitung der Immunreaktion kommunizieren T-Zellen mithilfe spezieller entzündungsfördernder Botenstoffe, den Zytokinen. Die Freisetzung dieser Zytokine kann über bestimmte Medikamente unterdrückt werden.3,7 Dazu gehören beispielsweise Calcineurinhemmer wie Cyclosporin A oder Tacrolimus, die eine Signalweiterleitung durch das Enzym Calcineurin verhindern.3,7,19 Dadurch wird die Aktivierung von T-Zellen gehemmt und die Immun- und Entzündungsreaktion verringert. Calcineurinhemmer sind die am häufigsten eingesetzten Immunsuppressiva sowohl nach einer Nierentransplantation als auch nach einer Lebertransplantation.8
Um eine möglichst umfangreiche Immunreaktion auslösen zu können, vermehren sich die T-Zellen nach Erkennung der körperfremden Substanzen sehr schnell um ein Vielfaches. Diese Vermehrung (=Proliferation) kann über die Hemmung spezieller Katalysator-Proteine durch sogenannte Profilerationshemmer verringert werden.3,5,7 Beispiele für Proliferationshemmer sind mTOR (mammalian Target Of Rapamycin-Inhibitor)- oder DNA (deoxyribonucleic acid)-Synthese-Hemmer.
mTOR-Hemmer wirken gezielt auf die Zellteilung, indem sie die Signalweiterleitung unterbrechen und so die Vermehrung sich schnell teilender Zellen wie Immunzellen verringern.3,7,20 Vertreter dieser Wirkstoffgruppe sind Sirolimus und Everolimus.
DNA-Synthese-Hemmer blockieren die Bildung neuer DNA-Stränge und verhindern so ebenfalls die Vermehrung sich schnell teilender Zellen, wodurch Entzündungs- und Immunreaktionen verringert werden.3,7 Zu den DNA-Synthese-Hemmern zählen Substanzen wie Azathioprin, Methotrexat, Mycophenolatmofetil oder Cyclophosphamid.
2) Bindung der B-Zellen durch Antikörper:
3) Hemmung der Entzündungsreaktion:
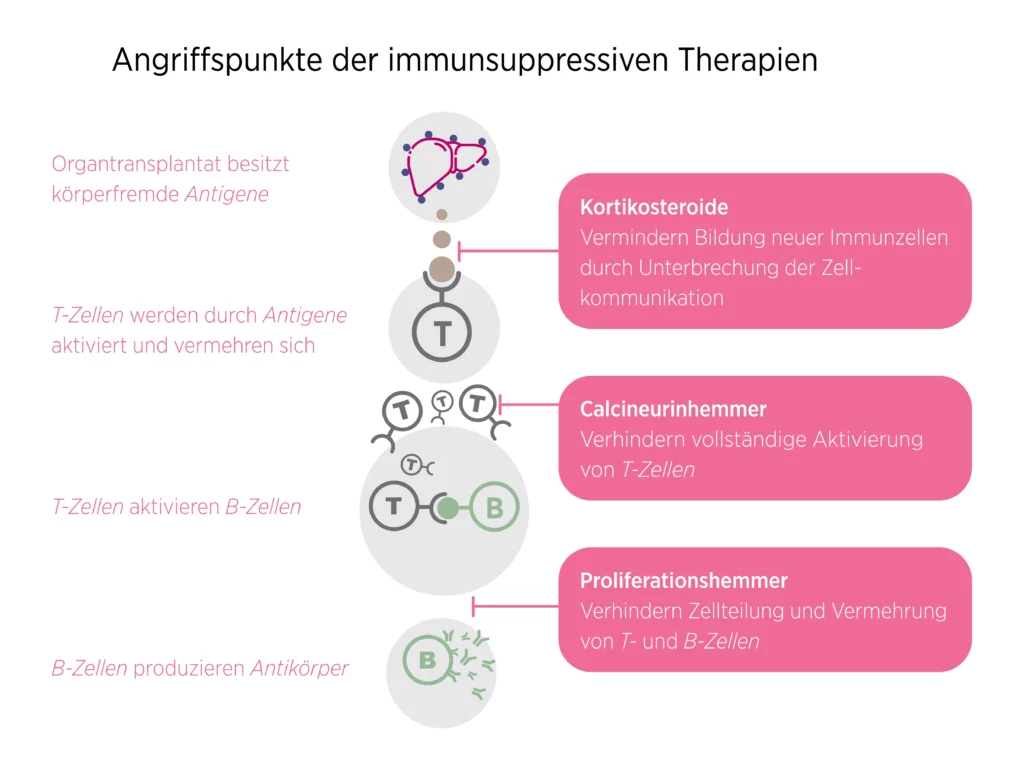
Abb. 1: Angriffspunkte der immunsuppressiven Therapie
Sie möchten detailliertes Wissen zu Ihrem neuen Leben nach der Transplantation, z.B. zur richtigen Ernährung, Infektionsschutz oder Kinderwunsch erhalten? In unseren Informationsbroschüren erfahren Sie alles, was Sie wissen müssen:
Mögliche Nebenwirkungen und Herausforderungen
Mögliche Nebenwirkungen der immunsuppressiven Therapie
Zur Vermeidung möglicher Nebenwirkungen sollte der Wirkspiegel der Immunsuppressiva im Blut möglichst konstant und innerhalb des therapeutischen Bereichs sein. Bei zu hohen Wirkspiegeln steigt das Risiko für Nebenwirkungen, wohingegen zu niedrige Wirkspiegel die Gefahr einer Abstoßungsreaktion erhöhen.4 Daher wird der Wirkspiegel im Blut regelmäßig überprüft und die Dosierung der immunsuppressiven Therapie bei Bedarf angepasst. Die Dosierung wird grundsätzlich individuell angepasst und hängt u. a. von der Phase im Transplantationsprozess ab. Direkt nach einer Transplantation sind sehr hohe Dosierungen notwendig, um das Transplantat vor der körpereigenen Abwehr zu schützen. In dieser Initialphase, die mindestens drei bis sechs Monate beträgt, können verstärkt Nebenwirkungen auftreten. In der anschließenden Erhaltungsphase können diese hohen Dosierungen reduziert werden.4
Die Nebenwirkungen der unterschiedlichen immunsuppressiven Therapien unterscheiden sich durch die verschiedenen Wirkmechanismen stark. Eine genaue Auflistung der Nebenwirkungen finden Sie im Beipackzettel Ihrer Medikamente. Zudem stehen Ihnen Ihre Ärzt*innen und Apotheker*innen unterstützend zur Seite. Um Nebenwirkungen frühzeitig zu erkennen und, falls möglich, geeignete Maßnahmen ergreifen zu können, ist es wichtig, dass Sie Ihre regelmäßigen Kontrolluntersuchungen wahrnehmen.
Erhöhtes Infektionsrisiko unter immunsuppressiver Therapie
Die gewünschte Unterdrückung der körpereigenen Immunabwehr zur Verhinderung einer Abstoßungsreaktionen geht gleichzeitig mit einem erhöhten Infektionsrisiko einher.11 Daher sind Infektionen mit Bakterien, Viren oder Pilzen nach einer Transplantation nicht ungewöhnlich.11,13 Bakterielle Infektionen treten häufig als Wundinfektionen an Operationsnarben auf, begleitet von Rötungen, Schwellungen, Schmerzen und Eiter. Pilzinfektionen, die meist durch den Pilz Candida albicans hervorgerufen werden, äußern sich z. B. als Soor im Mundraum, Wundentzündungen oder Infektionen der Atemwege und des Urogenitaltrakts. Virusinfektionen, beispielsweise durch das Zytomegalievirus (CMV), können zu Fieber, Müdigkeit, Sehstörungen oder Lungenentzündungen führen.14,15 Aufgrund der herabgesetzten Immunabwehr können auch normalerweise harmlose Erreger gefährlich werden.14,16 Aus diesem Grund ist der Schutz vor Infektionen ein wichtiger Grundpfeiler Ihres Lebens mit der immunsuppressiven Therapie. Dazu zählt z. B. die Einhaltung von guten Hygienepraktiken, die Vermeidung von Menschenansammlungen und ein umfassender Impfschutz (mehr Informationen finden Sie in der Broschüre Schutz vor Infektionen). Über die Ernährung können ebenfalls Krankheitserreger aufgenommen werden, weshalb bei der Auswahl, Lagerung und Zubereitung von Lebensmitteln Vorsichtsmaßnahmen beachtet werden sollten (mehr dazu in der Broschüre Gesund Leben – Ernährung nach Organtransplantation).
Interaktion mit anderen Medikamenten oder Lebensmitteln
Bestimmte Medikamente können den Wirkstoffspiegel der Immunsuppressiva im Blut verändern. Dadurch sind sowohl verstärkte Nebenwirkungen bei einem zu hohen Wirkstoffspiegel als auch ein Wirkverlust bei einem zu niedrigen Wirkstoffspiegel möglich. Medikamente, die den Wirkstoffspiegel beeinflussen können, sind z. B. CYP3A4-Hemmer oder -Induktoren, einige Medikamente zur Behandlung von Virus- und Pilzinfektionen, Krebsmedikamente, Schmerzmittel sowie Antibiotika.11 Aus diesem Grund sollten alle Medikamente – auch pflanzliche oder frei verkäufliche – mit den behandelnden Ärzt*innen abgesprochen werden.
Auch Lebensmittel können zu Schwankungen des Medikamentenspiegels im Körper führen. So beeinflussen beispielsweise einige Zitrusfrüchte, insbesondere Grapefruits, den Stoffwechsel wichtiger Immunsuppressiva, wodurch die Wirkstoffspiegel stark verändert werden können – unabhängig vom zeitlichen Abstand zwischen Medikamenteneinnahme und Verzehr des Lebensmittels. Diese Lebensmittel müssen zwingend vermieden werden.16,17 Weiterführende Informationen zu problematischen Lebensmitteln und Vorsichtsmaßnahmen, die Sie bei Ihrer Ernährung nach der Transplantation beachten sollten, finden Sie hier.
Langzeitrisiken und Langzeitfolgen der immunsuppressiven Therapie
Neben akuten Nebenwirkungen sind bei einer lebenslangen Einnahme von Immunsuppressiva auch Langzeitfolgen möglich. So werden durch die Dämpfung des Immunsystems entartete Zellen seltener von Immunzellen erkannt und zerstört, was das Krebsrisiko der Betroffenen erhöht.22 Regelmäßige Vorsorgeuntersuchungen wie Haut- oder Brustkrebsvorsorge sollten daher unbedingt wahrgenommen werden.18
Weitere Begleiterkrankungen, die im Laufe einer Immunsuppression auftreten können, sind Bluthochdruck, Diabetes, Knochenerkrankungen wie Osteoporose oder Störungen des Fettstoffwechsels.6
Fazit
FAQs – Häufig gestellte Fragen
Ja, berufliche Tätigkeiten sind auch bei der Einnahme von Immunsuppressiva möglich, sofern Vorsichtsmaßnahmen wie z.B. gute Hygienestandards eingehalten und der Kontakt zu erkrankten Personen vermieden werden. Informieren Sie Ihr Arbeitsumfeld über die Transplantation und darauf eventuell resultierende, spezielle Anforderungen, um Verständnis und Unterstützung, wie etwa durch angepasste Arbeitsbedingungen wie Home-Office-Regelungen oder flexible Arbeitszeiten, zu erhalten.
Immunsuppressiva werden nach einer Organtransplantation oder bei einigen Autoimmunkrankheiten eingesetzt, um die Aktivität des Immunsystems einzudämmen. Ohne die immunsuppressive Therapie würde das körpereigene Abwehrsystem das transplantierte Organ als fremd erkennen und bekämpfen, was zu einer Abstoßungsreaktion und im schlimmsten Falle zum Verlust des Organs führen kann.3,6
Dank der Transplantation ist eine Rückkehr in ein aktives und selbstbestimmtes Leben möglich. Allerdings sollten dabei ein paar Regeln und Vorsichtsmaßnahmen unter der immunsuppressiven Therapie beachtet werden. Um die Sicherheit und Funktionsfähigkeit Ihres neuen Organs nicht zu gefährden, sollten Sie Ihre Medikamente konsequent einnehmen. Da die Immunsuppression allerdings auch das Infektionsrisiko erhöht, sind Schutzmaßnahmen wie Hand- und Lebensmittelhygiene äußerst wichtig.3,6
Es gibt Erkrankungen, die eine Immunschwäche zur Folge haben. Dazu zählen angeborene Störungen des Immunsystems, Krankheiten wie Acquired Immunodeficiency Syndrome (AIDS), Krebs oder chronische Erkrankungen wie Diabetes mellitus oder Niereninsuffizienz. Im Gegensatz dazu führt eine Behandlung mit Immunsuppressiva zu einer gewollten Schwächung des Immunsystems.2,6,7
Damit die Immunsuppressiva optimal wirken und gut vertragen werden, müssen Schwankungen des Medikamentenspiegels im Körper vermieden werden. Bei einer vergessenen Einnahme ist eine Unterdosierung möglich, die im schlimmsten Fall zu einer Abstoßungsreaktion führen kann.4 Sollten Sie die Einnahme Ihrer Medikamente vergessen haben, halten Sie sich an die Angaben in der Gebrauchsinformation (auch online unter https://www.gebrauchsinformation4-0.de/) und sprechen Sie so schnell wie möglich mit Ihren behandelnden Ärzt*innen.
- DocCheck Flexikon. Immunantwort. URL: https://flexikon.doccheck.com/de/Immunantwort, zuletzt abgerufen am 06.02.2025
- netDoktor. Immunsuppression. 2024. https://www.netdoktor.de/therapien/immunsupression/, abgerufen am: 06.01.2025
- Gelbe-Liste. Immunsuppressiva. https://www.gelbe-liste.de/wirkstoffgruppen/immunsuppressiva, abgerufen am: 06.01.2025
- AWMF. S2k-Leitlinie Lebertransplantation der Deutschen Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS) und der Deutschen Gesellschaft für Allgemein- und Viszeralchirurgie (DGAV). 2023. https://register.awmf.org/assets/guidelines/021-029l_S2k_Lebertransplantation_2024-07.pdf, abgerufen am: 07.01.2025
- Adam C, Mihm J. Immunsystem und Immunsupressiva. Lebenslinien (Lebertransplantierte Deutschland e.V.) 2015;1
- Köln U. Immunsuppression. https://www.uk-koeln.de/kliniken-institute-und-zentren/transplantationszentrum/nierentransplantation/informationen-fuer-patienten/immunsuppression/#:~:text=Derzeit%20besteht%20die%20Immunsuppression%20(Unterdr%C3%BCckung,Tacrolimus%20(zum%20Beispiel%20Prograf%C2%AE), abgerufen am: 06.02.2025
- lecturio. Immunsuppressiva. 2024. https://www.lecturio.de/artikel/medizin/immunsuppressiva/#lecturio-toc__Calcineurin-Inhibitoren, abgerufen am: 06.01.2025
- Baraldo M. Meltdose Tacrolimus Pharmacokinetics. Transplant Proc 2016;48(2):420-3
- Cheung A. Spotlight on Impactful Research: Long-Term Calcineurin Inhibitor Therapy and Brain Function in Patients After Liver Transplantation. Clin Liver Dis (Hoboken) 2020;15(4):141-3
- Gelbe-Liste. Glukokortikoide (Kortikosteroide). https://www.gelbe-liste.de/wirkstoffgruppen/glukokortikoide, abgerufen am: 06.01.2025
- Transplant-Wissen.de Infektionsrisiko aufgrund immunsuppressiver Therapie. https://www.transplant-wissen.de/erhoehtes-infektionsrisiko-aufgrund-ihrer-immunsuppressiven-therapie/, abgerufen am 11.03.2025
- Transplantationszentrum Mainz. Ablauf der Transplantation. https://www.unimedizin-mainz.de/transplantationszentrum/startseite/niere/transplantation-und-moegliche-komplikation.html, abgerufen am: 06.01.2025
- Ludwig-Maximilians-Universität. Verhaltensregeln nach einer Lebertransplantation. https://www.lmu-klinikum.de/transplantationszentrum-lmu/patienteninfos/organtransplantation/lebertransplantation/verhaltensregeln-nach-einer-lebertransplantation/ea988bbd08858d5a, abgerufen am: 07.01.2025
- Theegarten D, Anhenn O, Müller KD. [Infections in organ transplantations]. Pathologe 2011;32(2):159-64
- Transplantationszentrum Bern. Komplikationen. https://www.transplantationszentrum-bern.ch/de/transplantationen/nierentransplantation/komplikationen.html, abgerufen am: 07.01.2025
- Kumar R, Ison MG. Opportunistic Infections in Transplant Patients. Infect Dis Clin North Am 2019;33(4):1143-57
- Gelbe-Liste. Arzneimittel-Interaktionen mit Nahrungsmitteln. 2019. https://www.gelbe-liste.de/arzneimitteltherapiesicherheit/nahrungsmittel-interaktionen, abgerufen am: 17.01.2025
- Ludwig-Maximilians-Universität. Verhaltensregeln nach einer Nierentransplantation. https://www.lmu-klinikum.de/transplantationszentrum-lmu/patienteninfos/organtransplantation/nierentransplantation/verhaltensregeln-nach-einer-nierentransplantation/ddffd8ca55377f96, abgerufen am: 17.01.2025
- Lebertransplantierte Deutschland e. V. Transplantationsnachsorge. https://lebertransplantation.eu/transplantation/nach-der-transplantation/nachsorge, abgerufen am: 08.01.2025
- DocCheckFlexikon. Calcineurininhibitor. https://flexikon.doccheck.com/de/Calcineurininhibitor, zuletzt abgerufen am 06.02.2025
- DocCheckFlexikon. MTOR-Inhibitor. https://flexikon.doccheck.com/de/MTOR-Inhibitor, zuletzt abgerufen am 06.02.2025
- Sun&Skin News. https://www.skincancer.org/de/blog/after-a-transplant-new-dangers/, zuletzt abgerufen am 06.02.2025
- American Journal of Transplantation. KDIGO. https://kdigo.org/wp-content/uploads/2022/09/KDIGO-2009-Transplant-Recipient-Guideline-English.pdf, zuletzt abgerufen am 06.02.2025
Weitere Empfehlungen aus dieser Kategorie
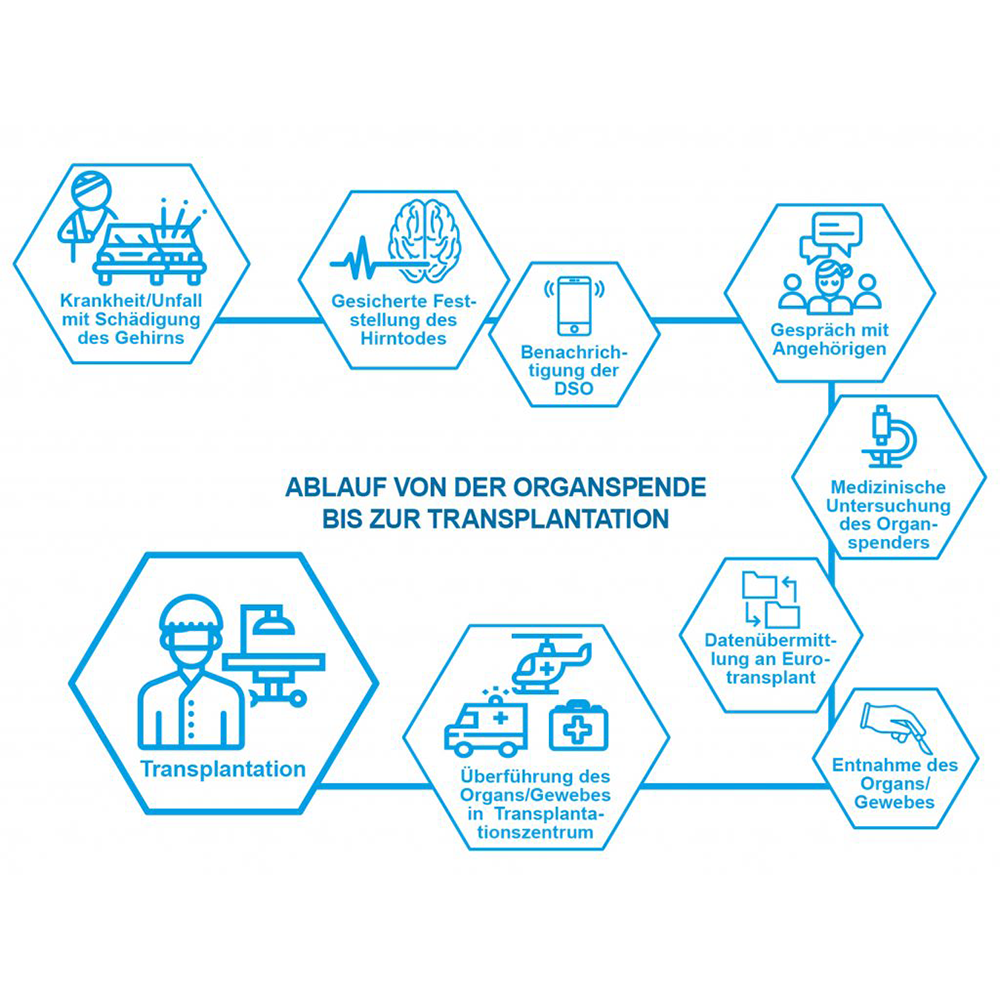
Das passende Spenderorgan ist gefunden: Von der Organspende zur Transplantation
Die sorgfältige Auswahl von Spenderorganen ist ein zentraler Aspekt der Transplantations&syh;medizin. Je besser die Gewebemerkmale von Spender und Empfänger übereinstimmen, desto höher ist die…
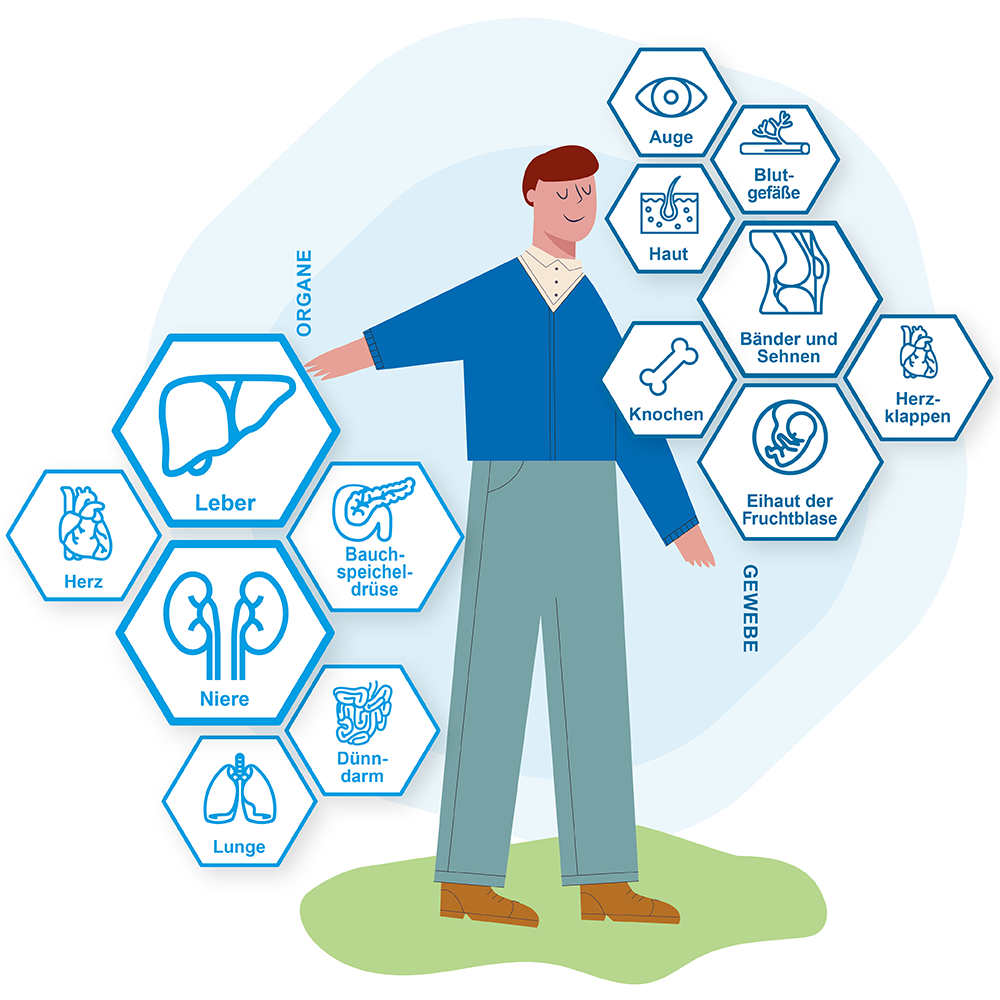
Alle Arten der Transplantation im Überblick – Gewebe- und Organtransplantationen
Wenn ein lebensnotwendiges Organ nicht mehr funktioniert und alle Wiederherstellungsmaßnahmen ausgeschöpft sind, bietet eine Transplantation eine gute Chance, die Lebenserwartung und -qualität zu erhöhen.
Warten aufs… Spenderorgan
In unserem alltäglichen Leben kommen wir alle immer wieder in Situationen, in denen wir warten müssen: warten auf den Urlaub, warten auf einen wichtigen…
Kosten einer Leber- bzw. Nierentransplantation
Eine Transplantation ist in Deutschland durch verschiedene Gesetze genau geregelt.1 So finden sich im Transplantationsgesetz (TPG) unter anderem die gesetzlichen Voraussetzungen für eine Organspende,…
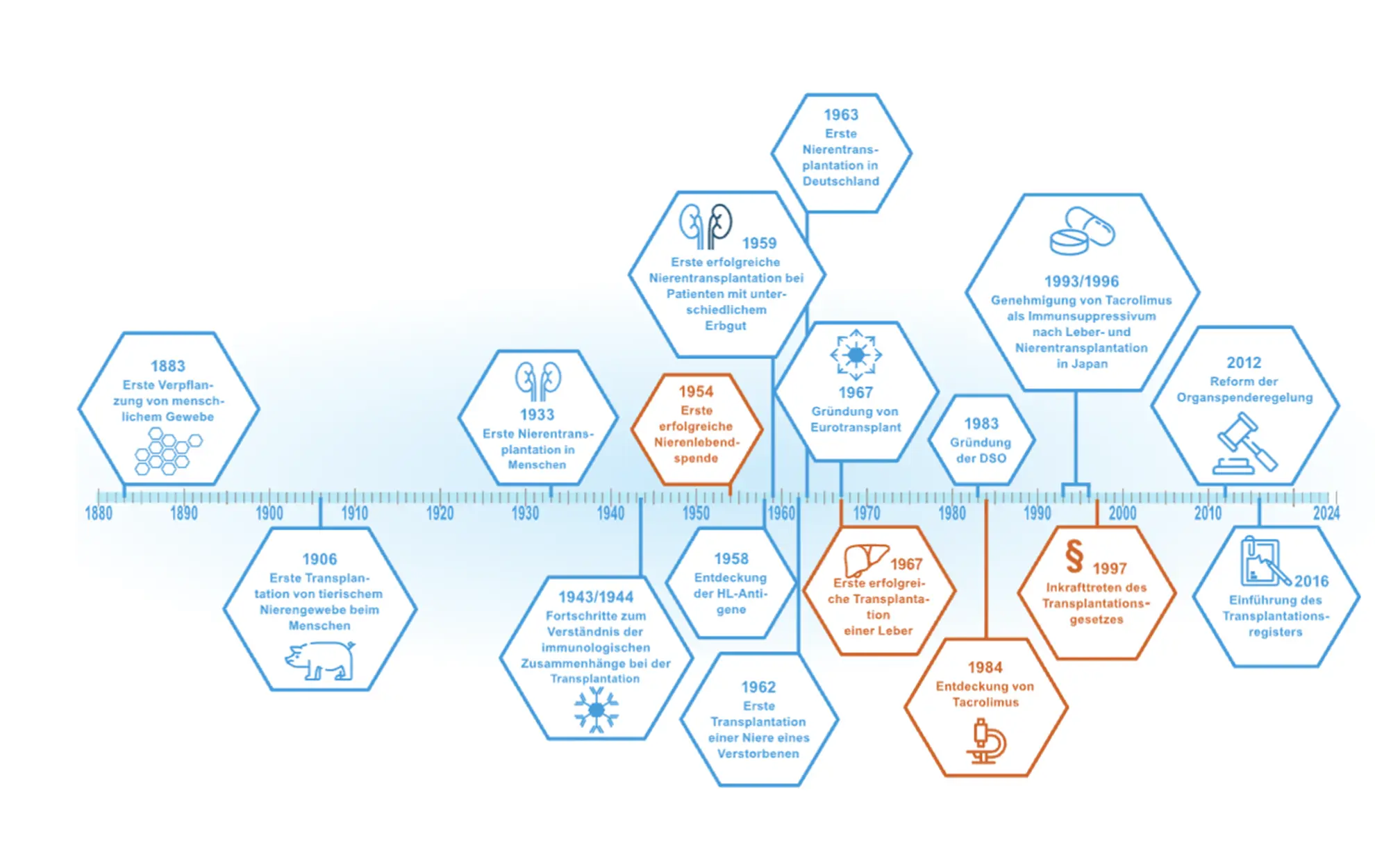
Die Geschichte der Organtransplantation
Die moderne Transplantationsmedizin blickt auf eine lange und eindrucksvolle Geschichte zurück. Mehr als 130 Jahre sind bereits seit der ersten Verpflanzung von menschlichem Gewebe…
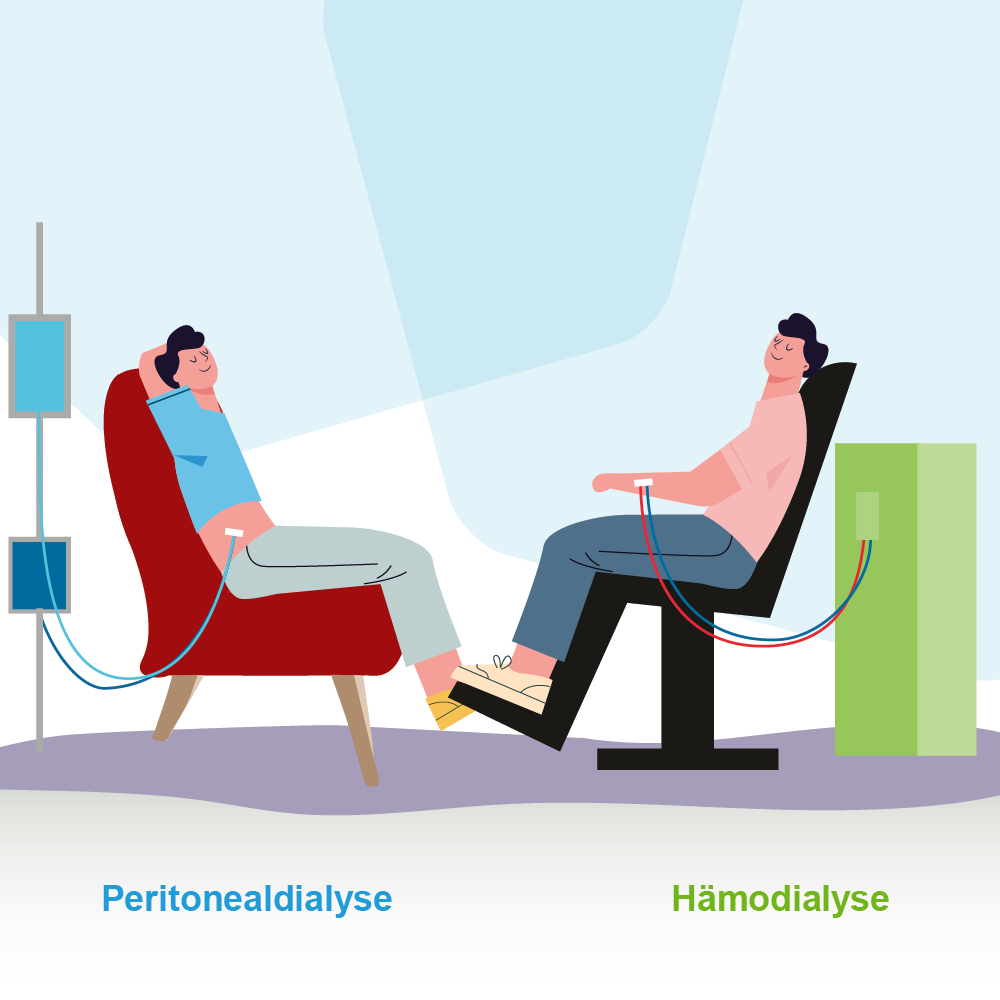
Nierentransplantation
Die Nieren erfüllen wichtige Funktionen für den menschlichen Körper. Sie produzieren den Urin, regulieren den Wasser- und Säure-Basen-Haushalt, produzieren lebenswichtige Hormone und tragen durch…
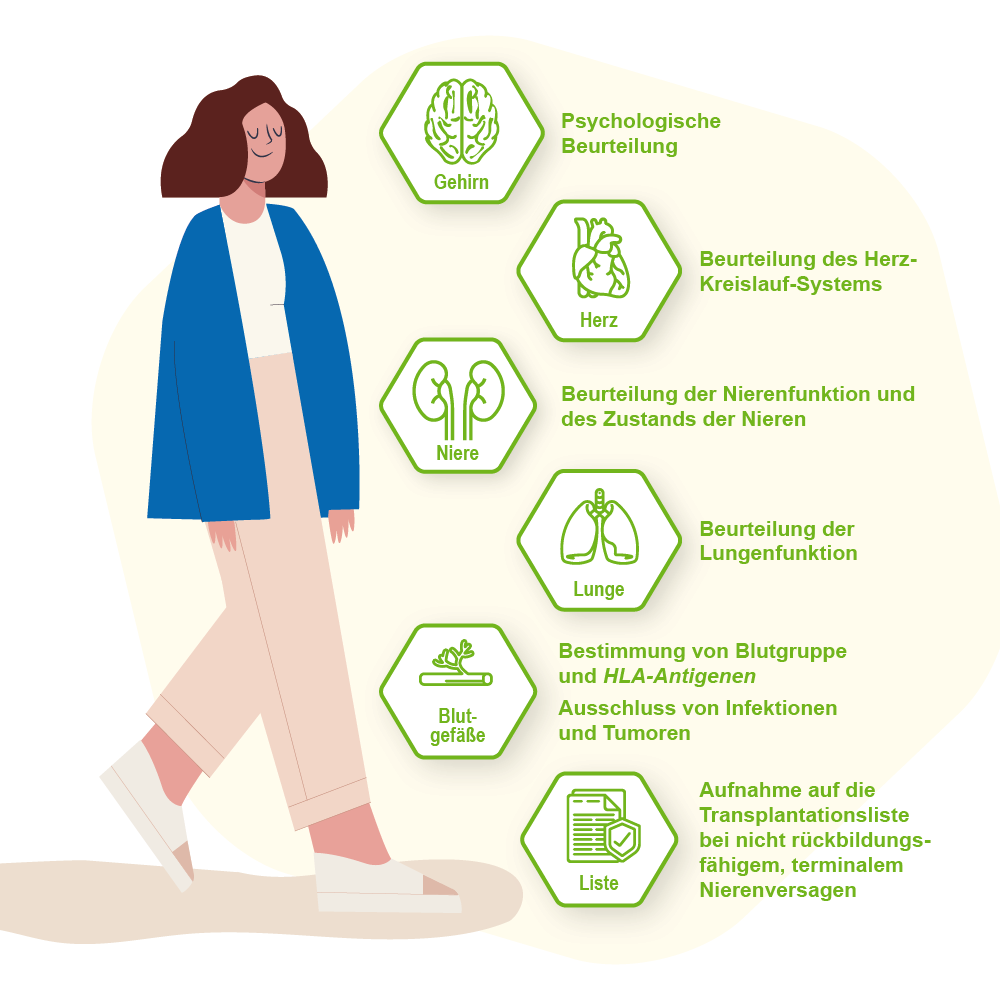
Voraussetzungen zur Aufnahme auf die Transplantationswarteliste und Voruntersuchungen
Um in die Transplantationsliste aufgenommen zu werden, muss zunächst sichergestellt werden, dass Sie als Empfänger*in für ein Organ geeignet sind. Dazu dient die psychologische…
Lebertransplantation: Alles, was Sie wissen müssen
Im Jahr 1967 gelang Thomas E. Starzl, einem Chirurgen aus den USA, die erste Lebertransplantation beim Menschen. Bereits zwei Jahre später wurde die erste…