Lebendspende Voraussetzungen
Eine Lebendspende ist in Deutschland nur in Form einer Nierenspende und einer Teilspende der Leber möglich, auch wenn andere Organe, wie etwa ein Teil der Lunge oder ein Teil des Dünndarms, auch lebend gespendet werden könnten. Insbesondere die Nierenlebendspende spielt dabei in der deutschen Transplantationsmedizin eine wichtige Rolle. Diese uneigennützige Form der Organspende ermöglicht es Menschen zu Lebzeiten ein Organ oder ein Organteil zu spenden, um das Leben eines/einer Patient*in mit beispielsweise Leber- oder Nierenversagen zu retten bzw. die Lebensqualität erheblich zu verbessern. Im Jahr 2022 wurden von 3.372 Organen 576 nach einer Lebendspende transplantiert. 535 davon waren Nierenlebendspenden, 41 Leberlebendspenden.1
In diesem Artikel betrachten wir zunächst die Voraussetzungen für eine Lebendspende in Deutschland: Es müssen strenge medizinische, psychologische und rechtliche Vorgaben überprüft und eingehalten werden, um einerseits die Transplantationsrisiken für Spender*in als auch Empfänger*in so gering wie möglich zu halten, aber auch um Organhandel oder anderweitigen Missbrauch zu verhindern.
Eine Lebendspende ist in Deutschland nur in Form einer Nierenspende und einer Teilspende der Leber möglich, auch wenn andere Organe, wie etwa ein Teil der Lunge oder ein Teil des Dünndarms, auch lebend gespendet werden könnten. Insbesondere die Nierenlebendspende spielt dabei in der deutschen Transplantationsmedizin eine wichtige Rolle.
Diese uneigennützige Form der Organspende ermöglicht es Menschen zu Lebzeiten ein Organ oder ein Organteil zu spenden, um das Leben eines/einer Patient*in mit beispielsweise Leber- oder Nierenversagen zu retten bzw. die Lebensqualität erheblich zu verbessern. Im Jahr 2022 wurden von 3.372 Organen 576 nach einer Lebendspende transplantiert. 535 davon waren Nierenlebendspenden, 41 Leberlebendspenden.1 In diesem Artikel betrachten wir zunächst die Voraussetzungen für eine Lebendspende in Deutschland: Es müssen strenge medizinische, psychologische und rechtliche Vorgaben überprüft und eingehalten werden, um einerseits die Transplantationsrisiken für Spender*in als auch Empfänger*in so gering wie möglich zu halten, aber auch um Organhandel oder anderweitigen Missbrauch zu verhindern.
Grundsätzlich gilt:
Die Spenderin oder der Spender
- muss volljährig und einwilligungsfähig sein,
- aufgeklärt worden sein und der Entnahme zustimmen,
- für eine Organentnahme geeignet sein und
- darf voraussichtlich nicht über das Operationsrisiko hinaus gefährdet werden.2
Spendende und empfangende Person müssen sich nahestehen: eine Spende ist nur innerhalb der eigenen Familie, also bei Verwandten 1. oder 2. Grades, bzw. Lebenspartner*innen oder zwischen Menschen mit einem anderweitigen, eindeutigen emotionalen Bezug zueinander möglich. Eine anonyme Spende ist in Deutschland nicht zulässig.2
Medizinische Voraussetzungen
Allgemeiner Gesundheitszustand
Kompatibilität von Spender*in und Empfänger*in
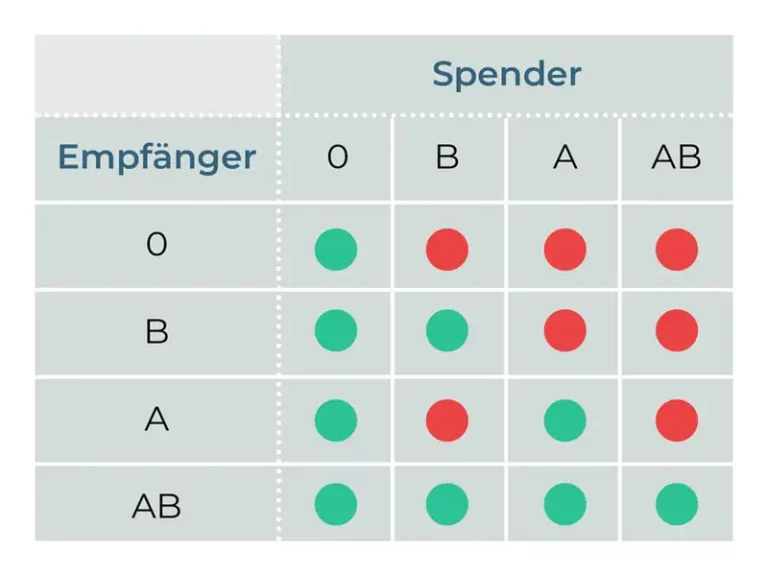
Blutgruppen:
Gewebemerkmale (HLA-Antigene)
AB0-inkompatible Spende
Passen die Blutgruppen von Spender*in und Empfänger*in nicht zusammen, so ist eine Spende trotzdem nicht ausgeschlossen, erfordert aber einen höheren Aufwand in der Vorbereitung. Dieser Aufwand lohnt sich, da die Wartezeit auf ein neues Organ in Deutschland sehr lang ist, und viele der Patient*innen nach langer Wartezeit zu krank für eine Transplantation sind oder gar versterben, bevor sie ein neues Organ erhalten.4
Als Vorreiter führt die Uniklinik Freiburg die sogenannte AB0-inkompatible Spende bereits seit 2004 durch, und feiert in diesem Jahr das 20-jährige Jubiläum dieser herausfordernden, jedoch auch lohnenden Therapieform.4,7 Die UKF hat ein eigenes Protokoll entwickelt, das heute deutschlandweit von Transplantationszentren zur Durchführung der AB0i-Spende genutzt wird. Das Freiburger Protokoll besteht dabei aus zwei Maßnahmen:
- Gabe eines monoklonalen Antikörpers zur Hemmung der Antikörperproduktion
- Immunadsorptionsbehandlung („Blutwäsche“) zur selektiven Entfernung der Blutgruppenantikörper aus dem Blutplasma des/der Empfänger*in4
Dieses Vorgehen ermöglicht eine erhebliche Steigerung der Anzahl an Nierentransplantationen in Deutschland, da ca. 20-30 % der Spender*innen eine nicht-kompatible Blutgruppe (AB0i) besitzen.4
Neben den Blutgruppen und Gewebemerkmalübereinstimmungen muss zudem mittels Szintigrafie überprüft werden, welche der Spender*innennieren für die Transplantation in Frage kommt (es verbleibt immer die stärkere Niere bei dem/der Spender*in).8 Im Fall einer Leberlebendspende, bei dem nur ein Teilstück der Leber transplantiert wird, muss sichergestellt werden, dass das Größenverhältnis (Gewicht) von Spender*in und Empfänger*in passend ist, damit das entnommene Leberteilstück groß genug ist, um die Stoffwechselfunktionen im Empfänger*innenkörper übernehmen zu können. Da max. 60 % der Leber entnommen werden können, sind hier medizinische Grenzen geboten.8
Psychologische Voraussetzungen
Freiwilligkeit der Spende
Psychische Stabilität/ Mental Health
Rechtliche Voraussetzungen
Das deutsche Transplantationsgesetz (TPG) regelt die Lebendspende und stellt sicher, dass alle Schritte im Einklang mit ethischen Prinzipien und rechtlichen Vorgaben durchgeführt werden. Es schützt die Rechte der Spender*innen und Empfänger*innen gleichermaßen. Sind alle medizinischen und psychologischen Voraussetzungen erfüllt, ist laut TPG dann die Befragung durch die Lebendspendekommission erforderlich. Diese Kommission besteht aus (Minimum) drei Personen:
- Ein*e Arzt/Ärztin, der/die weder an der Organentnahme, noch -übertragung beteiligt ist, und auch nicht einem/r daran beteiligten Arzt/Ärztin untersteht
- Eine Person mit der Befähigung zum Richteramt
- sowie eine in psychologischen Fragen erfahrene Person
Der genaue zeitliche und organisatorische Ablauf der Kommission ist dabei abhängig vom Bundesland.9
Ethische Aspekte der Lebendspende
Fazit
- https://dso.de/organspende/statistiken-berichte/jahresbericht (Jahresbericht 2022) zuletzt abgerufen am 22.03.2024
- https://www.organspende-info.de/lebendorganspende/voraussetzungen/ zuletzt abgerufen am 22.03.2024
- https://www.uniklinik-freiburg.de/medizin4/transplantationszentrum/abo-inkompatible-lebendspende/abopatienteninformation.html zuletzt abgerufen am 22.03.2024
- https://www.uniklinik-freiburg.de/medizin4/transplantationszentrum/abo-inkompatible-lebendspende.html zuletzt abgerufen am 22.03.2024
- https://www.blutspendedienst-west.de/transfusionsmedizin/informationsmaterial/hla-humane-leukozyten-antigene zuletzt abgerufen am 22.03.2024
- https://www.doccheck.com/de/detail/articles/36798-immunologisch-inkompatible-nierentransplantation-strategien-fuer-besseren-erfolg zuletzt abgerufen am 22.03.2024
- https://www.aerzteblatt.de/archiv/134989/Nierentransplantation-Immunologische-Barrieren-ueberwindenzuletzt abgerufen am 22.03.2024
- https://www.transplantation-verstehen.de/spezialthemen/lebendspende/vorbereitungen zuletzt abgerufen am 22.03.2024
- https://www.gesetze-im-internet.de/tpg/__8.html zuletzt abgerufen am 22.03.2024
Weitere Empfehlungen aus dieser Kategorie
Welche Ausschlusskriterien gibt es bei einer Organspende?
Eine Organspende gibt vielen Menschen die Hoffnung auf eine Rückkehr in ein normales Leben zurück. Dabei ist entscheidend, dass die Transplantation für die Empfänger*innen…
Organspendeausweis
Wenn Sie Organspender*in werden wollen (postmortal), aber auch dann, wenn Sie sich aktiv dagegen entscheiden, sollten Sie Ihre Entscheidung auf einem Organspendeausweis dokumentieren.
Buch- und Filmtipps rund um das Thema Transplantation
Die emotionale Berg- und Talfahrt vor und nach einer Transplantation und das Leben mit einem neuen Organ stehen auch in zahlreichen Filmen und Büchern…
Organspender*in werden
Es gibt zwei Arten der Organspende: die Lebendorganspende und die postmortale Organspende.
Verhaltensregeln vor und nach Transplantation
Die Vorbereitung auf eine Transplantation beginnt lange vor dem operativen Eingriff. Sie umfasst einerseits medizinische Untersuchungen, die sicherstellen, dass der oder die Empfänger*in für…
Bis zu welchem Lebensalter kann man Organe spenden?
Wie alle medizinischen Maßnahmen kann eine Leber- bzw. Nierenoperation zu Problemen und Beschwerden führen. Dazu zählen allgemeine Komplikationen operativer Eingriffe wie Infektionen, Blutungen, Schmerzen…